Douleurs abdominales : causes, symptômes et solutions
Publié le: 27/03/2026 par:Nicholas Balon-Perin
Douleurs abdominales : comprendre les causes et savoir quand agir
Les douleurs abdominales comptent parmi les motifs de consultation médicale les plus fréquents dans le monde. Selon une étude de la Rome Foundation portant sur plus de 73 000 adultes dans 33 pays, près de 40 % de la population mondiale souffre d'au moins un trouble fonctionnel digestif (Sperber et al., 2021). Crampes, ballonnements, brûlures ou spasmes : ces maux de ventre recouvrent des réalités très différentes. Pourtant, 38,5 % des personnes concernées ne consultent jamais (Almario et al., 2021). Cet article vous aide à comprendre les origines de vos douleurs, à repérer les signaux d'alerte et à découvrir comment une analyse du microbiome peut éclairer la prise en charge de troubles digestifs chroniques.
Qu'est-ce qu'une douleur abdominale ?
Définition et mécanismes de la douleur abdominale
Une douleur abdominale désigne toute sensation douloureuse ressentie entre le thorax et le bassin. Cette zone abrite de nombreux organes : estomac, intestin grêle, côlon, foie, vésicule biliaire, pancréas, reins et organes pelviens. La douleur peut être d'origine viscérale (liée à la distension ou à la contraction d'un organe creux), pariétale (irritation du péritoine) ou référée (perçue à distance du foyer initial). La nature de la sensation (crampe, brûlure, pesanteur, spasme) et sa localisation fournissent des indices précieux sur son origine.
Douleur aiguë et douleur chronique : quelle différence ?
On distingue deux grandes catégories. La douleur abdominale aiguë apparaît brutalement et dure généralement moins de sept jours. Elle peut traduire une urgence chirurgicale (appendicite, occlusion) ou une infection (gastro-entérite). La douleur abdominale chronique, en revanche, persiste ou récidive pendant plus de trois mois. Elle est souvent associée à des troubles fonctionnels comme le syndrome de l'intestin irritable (SII), dont la prévalence mondiale est estimée entre 3,8 % et 9,2 % selon les critères utilisés (Oka et al., 2020). Cette distinction oriente directement la démarche diagnostique.
À noter : 38,5 % des personnes souffrant de douleurs abdominales ne consultent jamais.
Les principales causes des douleurs abdominales
Causes digestives courantes
La majorité des maux de ventre ont une origine digestive bénigne. La constipation provoque des douleurs diffuses ou localisées dans le bas ventre, souvent accompagnées de ballonnements. L'accumulation de gaz intestinaux entraîne des crampes abdominales et une sensation de distension. L'indigestion (dyspepsie fonctionnelle) se manifeste par des brûlures épigastriques et une pesanteur après les repas. Le reflux gastro-œsophagien, les ulcères gastroduodénaux et les calculs biliaires figurent également parmi les causes fréquentes. Ces pathologies, bien que courantes, méritent une évaluation médicale lorsqu'elles se répètent.
Causes infectieuses et inflammatoires
Les infections gastro-intestinales (virales, bactériennes ou parasitaires) constituent une cause majeure de douleurs au ventre aiguës. La gastro-entérite provoque diarrhées, nausées et crampes transitoires. Du côté des maladies inflammatoires chroniques de l'intestin (MICI), la maladie de Crohn et la rectocolite hémorragique génèrent des douleurs persistantes, souvent associées à des saignements et une perte de poids. L'appendicite, quant à elle, provoque une douleur aiguë typiquement localisée dans la fosse iliaque droite et nécessite une prise en charge chirurgicale rapide.
Causes gynécologiques et urinaires
Chez la femme, les douleurs du bas ventre peuvent avoir une origine gynécologique : dysménorrhée (règles douloureuses), endométriose, kyste ovarien ou grossesse extra-utérine. Les infections urinaires (cystite, pyélonéphrite) provoquent également des douleurs abdominales basses, accompagnées de brûlures mictionnelles. Les coliques néphrétiques, liées à un calcul rénal, se manifestent par une douleur intense, souvent unilatérale, irradiant vers le flanc et l'aine. Ces causes extra-digestives rappellent l'importance d'un diagnostic différentiel rigoureux face à tout mal de ventre persistant.
À noter : Lorsque les douleurs chroniques ne s'expliquent par aucune lésion visible, la piste du microbiome mérite d'être explorée.
Localiser sa douleur pour mieux la comprendre
Douleurs abdominales à droite ou à gauche
La localisation d'une douleur abdominale fournit un premier indice diagnostique. Les douleurs abdominales à droite évoquent une atteinte hépatique, biliaire (colique hépatique) ou appendiculaire. Les douleurs abdominales à gauche orientent davantage vers une pathologie colique (diverticulite sigmoïdienne), splénique ou rénale gauche. Toutefois, certaines douleurs viscérales sont diffuses et ne respectent pas ces repères anatomiques classiques, ce qui rend l'interrogatoire médical indispensable.
Douleurs du haut ventre (zone épigastrique)
La zone épigastrique, située entre le sternum et le nombril, est le siège de douleurs liées à l'estomac (gastrite, ulcère), au pancréas (pancréatite) ou à la vésicule biliaire. Une douleur épigastrique post-prandiale oriente vers une dyspepsie fonctionnelle ou un reflux. Une douleur intense en barre irradiant dans le dos fait suspecter une atteinte pancréatique. Ces douleurs du haut ventre justifient souvent une exploration complémentaire (endoscopie, échographie abdominale).
Douleurs du bas ventre et crampes abdominales
Les douleurs bas ventre concernent la région sous-ombilicale et pelvienne. Chez l'homme comme chez la femme, elles peuvent signaler une infection urinaire, une pathologie intestinale (côlon irritable, diverticulose) ou une hernie inguinale. Les spasmes abdominaux répétitifs dans cette zone, associés à des troubles du transit (alternance diarrhé e-constipation), constituent un tableau évocateur du syndrome de l'intestin irritable.
Découvrez nos analyses
Nos analyses de biologie fonctionnelle permettent d’identifier des déséquilibres biologiques, plutôt que des maladies précises
Faire mon analyseDouleurs abdominales chroniques : le rôle du microbiome intestinal
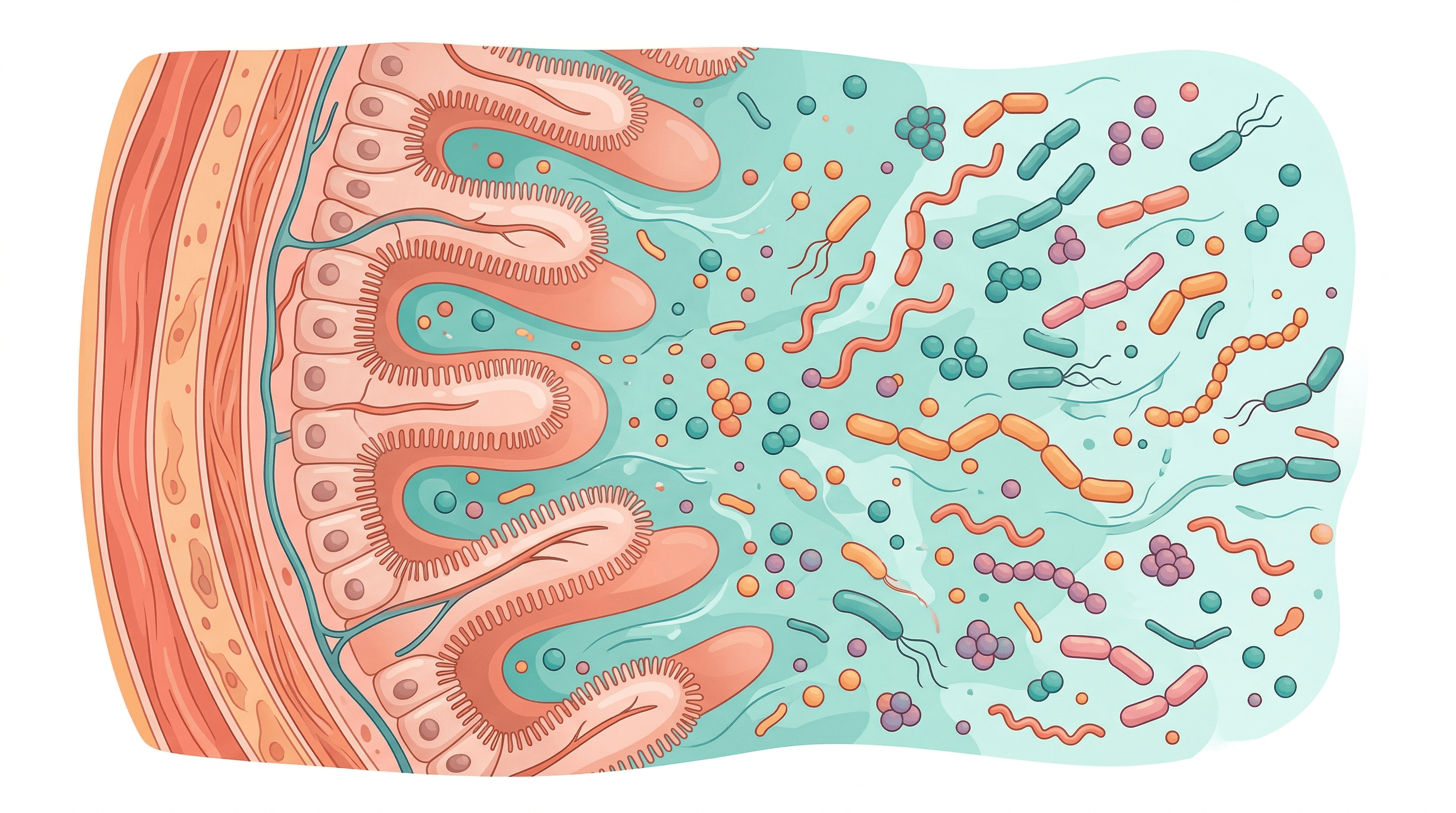
Dysbiose intestinale et troubles digestifs fonctionnels
Lorsque les douleurs abdominales chroniques ne s'expliquent par aucune lésion organique visible, la piste du microbiome intestinal mérite d'être explorée. Plusieurs méta-analyses ont mis en évidence une dysbiose significative chez les patients atteints du syndrome de l'intestin irritable, caractérisée notamment par une diminution des populations de Bifidobacterium et de Lactobacillus (Wang et al., 2019). Ce déséquilibre de la flore intestinale n'est pas anodin : il active le système immunitaire local, favorise une inflammation de bas grade et altère la barrière épithéliale intestinale (Chong et al., 2019). Les conséquences sont multiples : hypersensibilité viscérale, troubles de la motricité intestinale et perturbation de l'axe intestin-cerveau. Cette cascade explique pourquoi de nombreux patients souffrent de douleurs récurrentes malgré des examens conventionnels normaux.
L'analyse du microbiote intestinal permet aujourd'hui d'identifier ces déséquilibres avec précision, en cartographiant les populations bactériennes présentes dans l'intestin et en détectant les signatures associées aux troubles fonctionnels digestifs.
SIBO : quand les bactéries prolifèrent dans l'intestin grêle
Le SIBO (Small Intestinal Bacterial Overgrowth) désigne une prolifération excessive de bactéries dans l'intestin grêle, un segment normalement peu colonisé. Cette condition, fréquemment associée au SII, touche environ 38 % des patients souffrant d'un intestin irritable, soit un risque 4,7 fois supérieur à celui de la population générale (Shah et al., 2020). Le SIBO se manifeste par des ballonnements importants, des douleurs abdominales après manger, des flatulences et des troubles du transit. La forme diarrhéique du SII est particulièrement concernée, avec une prévalence du SIBO atteignant 35,5 % dans ce sous-groupe (Ghoshal et al., 2017).
Le diagnostic repose sur un test respiratoire spécifique.
Intolérances alimentaires et inflammation de bas grade
De nombreuses personnes associent leurs douleurs abdominales à certains aliments et soupçonnent une intolérance alimentaire. La réalité est souvent plus nuancée. Selon l'approche de la biologie fonctionnelle, les sensibilités alimentaires sont fréquemment la conséquence d'un déséquilibre du microbiome plutôt qu'une cause primaire. Lorsque la barrière intestinale est altérée (phénomène parfois appelé « hyperperméabilité intestinale »), des fragments alimentaires incomplètement digérés traversent la muqueuse et déclenchent une réaction immunitaire locale. Le résultat : des douleurs, des ballonnements et des troubles digestifs après les repas. Plutôt que d'adopter des régimes d'éviction de plus en plus restrictifs, il est pertinent de s'intéresser à l'état du microbiome pour traiter la cause sous-jacente.
Pour approfondir cette approche, découvrez le podcast de Symp sur les allergies et intolérances alimentaires, dans lequel le Comité Scientifique explique le lien entre microbiome, perméabilité intestinale et réactivité alimentaire.
Quand s'inquiéter d'une douleur abdominale ?
Les signes d'alerte à ne pas ignorer
Certains symptômes associés aux douleurs abdominales nécessitent une consultation médicale urgente :
- Douleur intense et soudaine, notamment si elle empêche tout mouvement
- Fièvre élevée (supérieure à 38,5 °C) accompagnant le mal de ventre
- Vomissements de sang ou présence de sang dans les selles
- Arrêt complet du transit (ni gaz ni selles depuis plus de 24 heures)
- Perte de poids involontaire associée à des douleurs chroniques
- Douleur abdominale intense chez la femme enceinte
- Ventre dur, tendu et douloureux au toucher (défense abdominale)
Ces drapeaux rouges peuvent signaler une urgence chirurgicale (appendicite, perforation, occlusion) ou une pathologie grave nécessitant une prise en charge immédiate.
Qui consulter en cas de mal de ventre persistant ?
Le médecin traitant constitue le premier recours. Il réalise l'examen clinique, prescrit les analyses biologiques de base et oriente vers un gastro-entérologue si nécessaire. En cas de douleurs chroniques sans diagnostic clair, une approche complémentaire par la biologie fonctionnelle peut s'avérer éclairante. L'étude du microbiome, la recherche d'un SIBO ou l'évaluation d'une candidose intestinale permettent d'explorer des pistes que les examens conventionnels ne couvrent pas toujours. L'objectif est de compléter la démarche médicale classique, jamais de s'y substituer.
À noter : Le SIBO touche environ 38 % des patients souffrant d'un intestin irritable, soit un risque 4,7 fois supérieur à la population générale.
Comment soulager les douleurs abdominales
Les gestes du quotidien pour apaiser le ventre
Plusieurs mesures simples peuvent atténuer les douleurs au ventre du quotidien. Manger lentement et en mastiquant bien favorise une meilleure digestion et réduit l'aérophagie. L'activité physique régulière stimule le transit intestinal et diminue la sensibilité viscérale. La gestion du stress joue un rôle central, car l'axe intestin-cerveau amplifie les douleurs digestives en cas d'anxiété : les études épidémiologiques montrent que le stress multiplie par 2,5 le risque de développer un SII, et l'anxiété par près de 3 (Arif et al., 2025). L'application de chaleur sur le ventre (bouillotte) procure un soulagement rapide des spasmes abdominaux en favorisant la relaxation musculaire. Enfin, certaines tisanes (menthe poivrée, fenouil, mélisse) sont traditionnellement utilisées pour leurs propriétés antispasmodiques, bien que leur efficacité varie selon les individus.
Identifier la cause grâce à une analyse du microbiote
Soulager les symptômes est important, mais comprendre leur origine l'est davantage. Les douleurs abdominales récurrentes, les ballonnements chroniques et les troubles du transit qui résistent aux traitements classiques méritent une investigation approfondie du microbiome intestinal. L'analyse du microbiote permet de détecter une dysbiose, d'évaluer la diversité bactérienne et d'identifier des déséquilibres spécifiques orientant vers des stratégies de rééquilibrage personnalisées (Singh & Lembo, 2021). Cette démarche, complémentaire du bilan médical, s'inscrit dans une approche fonctionnelle qui privilégie le traitement des causes plutôt que la gestion des symptômes.
Découvrez l'origine de vos douleurs abdominales grâce à l'analyse du microbiome intestinal. Répondez au questionnaire Symp pour identifier l'analyse la plus adaptée à votre situation.
Découvrez notre analyse du microbiote
Votre microbiote, chef d’orchestre de votre santé, influence votre bien-être physique et mental. Grâce à cette analyse révolutionnaire, explorez vos bactéries intestinales pour mieux comprendre et corriger les déséquilibres qui affectent votre quotidien.
Faire mon analyseÀ noter : Traiter la cause plutôt que gérer les symptômes : c'est le principe de l'approche fonctionnelle.
Questions fréquentes sur les douleurs abdominales
Qu'est-ce qui peut provoquer des douleurs abdominales ?
Les causes sont nombreuses et variées. Les plus fréquentes incluent les troubles digestifs fonctionnels (syndrome de l'intestin irritable, dyspepsie), les infections gastro-intestinales, les pathologies biliaires et hépatiques, les affections gynécologiques et urinaires, ainsi que les maladies inflammatoires de l'intestin. Des déséquilibres du microbiome intestinal, comme la dysbiose ou le SIBO, peuvent également provoquer des douleurs chroniques.
Comment calmer une douleur abdominale rapidement ?
En cas de douleur aiguë sans signe de gravité, l'application de chaleur sur le ventre, une position allongée avec les genoux repliés et une tisane antispasmodique (menthe poivrée, fenouil) peuvent apporter un soulagement rapide. Évitez les repas lourds et les aliments irritants. Si la douleur est intense, persistante ou accompagnée de fièvre, de vomissements ou de sang dans les selles, consultez un médecin en urgence.
Quelles sont les causes des douleurs abdominales après manger ?
Les douleurs abdominales après manger touchent environ 11 % des adultes dans le monde (Beekers et al., 2022). Elles peuvent résulter d'une dyspepsie fonctionnelle, d'un reflux gastro-œsophagien, d'un SIBO ou d'une sensibilité alimentaire liée à une altération de la perméabilité intestinale. Si ces douleurs surviennent régulièrement, une exploration du microbiome permet d'identifier un éventuel déséquilibre bactérien à l'origine de cette réactivité post-prandiale.
Références scientifiques
- Almario, C. V., Ballal, M. L., Chey, W. D., Nordstrom, C., Khanna, D., & Spiegel, B. M. R. (2021). Burden of gastrointestinal symptoms in the United States: Results of a nationally representative survey of over 71,000 Americans. The American Journal of Gastroenterology, 113(11), 1701-1710.
- Arif, T. B., et al. (2025). Global prevalence and risk factors of irritable bowel syndrome from 2006 to 2024: A systematic review and meta-analysis. European Journal of Gastroenterology & Hepatology, 37(12), 1314-1325.
- Beekers, I., et al. (2022). Global prevalence and burden of meal-related abdominal pain. BMC Medicine, 20(1), 71.
- Chong, P. P., et al. (2019). The microbiome and irritable bowel syndrome: A review on the pathophysiology, current research and future therapy. F1000Research, 8, F1000.
- Ghoshal, U. C., Shukla, R., & Ghoshal, U. (2017). Small intestinal bacterial overgrowth and irritable bowel syndrome: A bridge between functional organic dichotomy. Gut and Liver, 11(2), 196-208.
- Oka, P., Parr, H., Barberio, B., Black, C. J., Savarino, E. V., & Ford, A. C. (2020). Global prevalence of irritable bowel syndrome according to Rome III or IV criteria: A systematic review and meta-analysis. The Lancet Gastroenterology & Hepatology, 5(10), 908-917.
- Shah, A., et al. (2020). Prevalence and predictors of small intestinal bacterial overgrowth in irritable bowel syndrome: A systematic review and meta-analysis. Journal of Clinical Gastroenterology, 54(2), 134-142.
- Singh, P., & Lembo, A. (2021). Emerging role of the gut microbiome in irritable bowel syndrome. Gastroenterology Clinics of North America, 50(3), 523-545.
- Sperber, A. D., Bangdiwala, S. I., Drossman, D. A., et al. (2021). Worldwide prevalence and burden of functional gastrointestinal disorders, results of Rome Foundation Global Study. Gastroenterology, 160(1), 99-114.
- Wang, L., Alammar, N., Singh, R., et al. (2019). Gut microbial dysbiosis in the irritable bowel syndrome: A systematic review and meta-analysis of case-control studies. Journal of Clinical Medicine, 9(4), 1136.
Cet article est publié par Symp, entreprise belge spécialisée en analyses de biologie fonctionnelle à domicile. Les informations contenues dans cet article sont fournies à titre informatif et ne remplacent pas un avis médical. Les analyses Symp identifient des déséquilibres biologiques et ne constituent pas un dispositif médical visant à diagnostiquer ou traiter des maladies.
Qui sommes-nous ?
Symp est une entreprise belge dont la mission est de vous aider à comprendre l'origine de vos inconforts chroniques et spécifique pour le colon irritable
Nous decouvrirNicholas Balon-Perin
Ces articles peuvent vous intéresser

Stress, fatigue et douleurs chroniques : comprendre le rôle du cortisol
Douleurs chroniques, fatigue persistante, troubles digestifs… et si votre corps vous envoyait des signaux d'un organisme épuisé par le stress…
Comment améliorer son microbiote : les clés d'une santé intestinale durable
Découvrez comment améliorer votre microbiote intestinal grâce à l'alimentation, les probiotiques et une hygiène de vie adaptée.

La pleine santé face aux enjeux du futur, avec Anthony Berthou
Entre ultra-transformation industrielle, carences nutritionnelles généralisées et impact écologique majeur, notre alimentation moderne traverse une crise profonde. Comment manger mieux…